LA embolia amniótica consiste en un trastorno obstétrico raro pero extremadamente grave. Aproximadamente el 80% de las embarazadas afectadas por este trastorno muere y parte de las que sobreviven tienen secuelas neurológicas.
Fue en 1941 que Steiner y Luschbaugh describieron por primera vez este trastorno, tras encontrar restos fetales en la circulación pulmonar de mujeres fallecidas durante el parto.
Se estima que esta complicación obstétrica ocurre en 1 de cada 8.000 a 80.000 nacimientos, aunque investigaciones más recientes apuntan con mayor precisión a la aparición de embolia amniótica en 1 de cada 20.464 nacimientos.
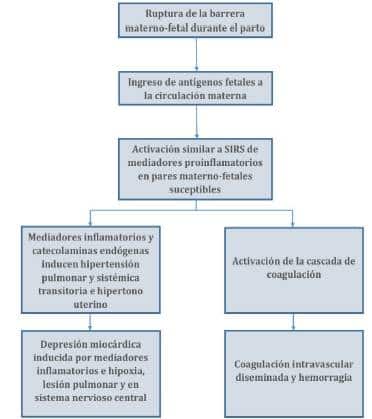
Todavía no se sabe exactamente cuál es la causa de esta patología. Anteriormente, se creía que la edad materna avanzada estaba relacionada con la aparición de embolia amniótica; sin embargo, estudios recientes han demostrado que no hay ninguno. La causa más aceptada es que en el momento en que las células fetales y el contenido del líquido amniótico entran en contacto con el torrente sanguíneo de la madre, se producen alteraciones respiratorias, cianosis, shock cardiovascular seguido de convulsiones y coma profundo. Se sabe que la evolución de este trastorno se produce en dos fases.
En la primera fase, el paciente presenta dificultad respiratoria aguda e hipotensión. Hay una rápida evolución a paro cardíaco, con la consecuente reducción de la perfusión cardíaca y pulmonar.
Cuando las pacientes sobreviven a la primera fase, ingresan a la segunda fase, que se caracteriza por la presencia de hemorragia intensa, atonía uterina y coagulación intravascular diseminada (DAI). Esta fase también se acompaña de temblores, vómitos, tos y mal sabor de boca.
El cuadro clínico típico de la embolia amniótica es el de una gestante en las últimas etapas del parto que presenta disnea aguda con hipotensión, con posterior paro cardíaco, hemorragia por el DAI y, consecuentemente, muerte. La mayoría de los pacientes mueren durante la primera hora del trastorno.
Algunos pacientes también pueden experimentar tos, convulsiones tónico-clónicas, cianosis, bradicardia fetal, signos de edema pulmonar y atonía uterina.
Tradicionalmente, el diagnóstico se realiza durante la autopsia, que muestra la presencia de células fetales en la circulación pulmonar materna. En un paciente que se encuentra en estado grave, una muestra de sangre tomada directamente de la arteria pulmonar de la madre que apunta a la presencia de células fetales se considera indicativa, pero no un diagnóstico de embolia amniótica. El diagnóstico se realiza excluyendo otras afecciones, según la condición clínica del paciente. Entre los diagnósticos diferenciales se encuentran:
- Anafilaxia;
- Disección aórtica;
- Embolia colestérmica;
- Infarto de miocardio;
- Tromboembolismo pulmonar;
- Shock séptico;
- Placenta anterior;
- Síndromes de aspiración.
El tratamiento realizado es de apoyo. Cuando la paciente progresa a parada cardiorrespiratoria, sin responder a las maniobras de reanimación, se debe realizar una cesárea lo antes posible.
Fuentes:
http://boasaude.uol.com.br/realce/showdoc.cfm?libdocid=15949&ReturnCatID=20024
http://www.medcenter.com/Medscape/content.aspx?bpid=103&id=921
http://en.wikipedia.org/wiki/Amniotic_fluid_embolism
http://emedicine.medscape.com/article/253068-overview