Antagonismo entre la sangre de una mujer embarazada y la del feto, o entre la sangre de una transfundida y la del donante, ligado a uno de los antígenos del sistema Rhesus (Rh).
La introducción de glóbulos rojos Rh+ en un sujeto Rh– puede provocar la formación de anticuerpos anti-Rhesus. Por tanto, una transfusión de sangre debe ser compatible en el sistema Rh «estándar», es decir, D. En el caso de transfusiones repetidas, la compatibilidad debe extenderse a otros antígenos del sistema Rh (C, c, E, e) para evitar la aparición de anticuerpos anti-Rhesus y accidentes durante transfusiones posteriores o incompatibilidad feto-materna.
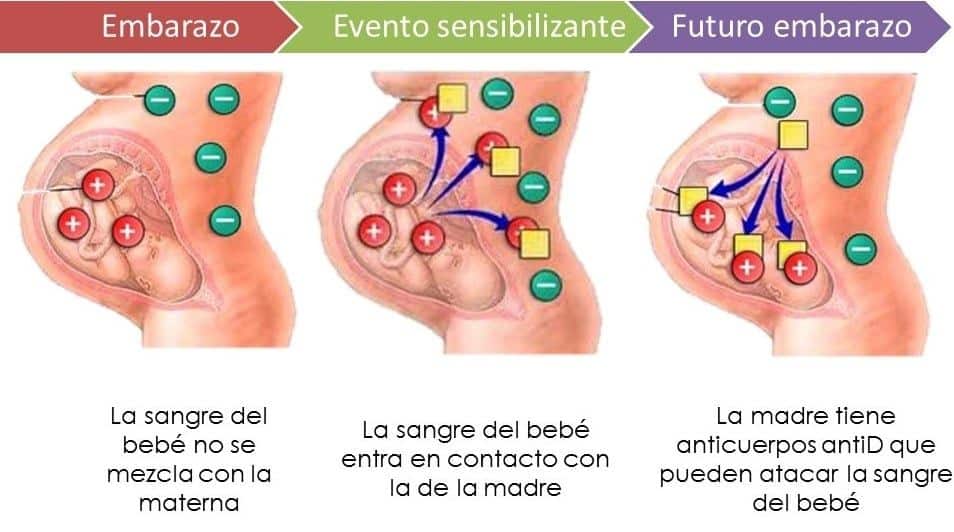
Una mujer Rh– y un hombre Rh+ puede tener un hijo Rh– : en este caso, no hay ningún problema de incompatibilidad de Rhesus. Pero también tienen la posibilidad de tener un hijo Rh.+. En este caso, durante el embarazo, cualquier paso de glóbulos rojos de la sangre fetal (Rh+) en la sangre materna provocará que la madre forme anticuerpos anti-Rhesus. Esto puede ocurrir durante un episodio patológico durante la gestación (sangrado, embarazo ectópico, placenta previa), en caso de interrupción inducida o espontánea del embarazo, durante un examen de detección prenatal (punción de sangre fetal, amniocentesis) o durante el parto. El primer embarazo de una mujer Rh– por lo tanto, suele ser inofensivo para el niño. Sin embargo, cuando está esperando un segundo hijo, Rh+, su sangre puede contener anticuerpos anti-Rhesus. Estos luego cruzarán la placenta y destruirán los glóbulos rojos fetales, exponiendo al feto a una anemia severa, la enfermedad hemolítica del recién nacido. Los primeros signos de la enfermedad aparecen al final del embarazo y al nacer. La hemólisis se acompaña de una acumulación de bilirrubina libre (de la hemoglobina liberada), que causa ictericia. Dado que el recién nacido no puede eliminar este producto de degradación tóxico, puede ocurrir un daño cerebral irreversible si no se trata. En su forma severa, esta enfermedad requería previamente una exanguinotransfusión del niño, al nacer o en el útero. Hoy en día, se advierte con mayor frecuencia.
Prevención
La prevención implica el seguimiento del embarazo de la mujer Rh– embarazada mediante ensayos mensuales de anticuerpos maternos anti-Rhesus a partir del 6mi mes.
Se puede ofrecer prevención sistemática a las 7mi meses (sistemáticos o después del control) del carácter Rh+ fetal mediante análisis específico de genotipado fetal en sangre materna.
Además, al menor evento que pueda hacer que los glóbulos rojos del feto pasen a la sangre de la madre, a la madre se le inyectan gammaglobulinas anti-Rhesus (esencialmente anti-D), sustancias que destruyen los glóbulos rojos fetales presentes en la sangre de la madre. sangre materna antes de que hayan desencadenado la producción de anticuerpos anti-Rhesus. Además, se toma la precaución de transfundir exclusivamente sangre Rh.– a las niñas y mujeres Rh–.
Este tratamiento preventivo es muy eficaz y la enfermedad hemolítica del recién nacido está a punto de desaparecer.
Ver : enfermedad hemolítica del recién nacido.